护理天地
nurse



省级重点专科
市级重点专科
省级重点专科
市级重点专科
nurse
通讯员 陈春艳 张艳阳 王琪 黄石市中心医院 2024/03/28
国家卫生健康委关于《进一步改善护理服务行动计划(2023-2025年)》中明确提出:优先在危重症、急诊、手术室、产科、血液净化、伤口造口等领域,推动临床护理专业化发展和护理人才培养,不断提高临床护理专业技术水平,增进患者医疗效果,助推护理高质量发展。黄石市中心医院重症医学科护理团队针对患者营养需求,采用FOCUS-PDCA质量改善工具,综合考量患者病情,优化肠内营养方案,加速危重患者康复。
《黄石市中心医院“进一步改善护理服务行动”优秀案例展⑧》
由于危重患者因病情变化快、严重程度高等原因,导致肠内营养时常被中断,严重影响患者病情恢复。为了解决这个问题,重症医学科护理团队运用FOCUS-PDCA质量改善工具,逐步检查了肠内营养的每一个环节,并提出了针对性的解决方案,帮助危重患者更好地吸收营养,加速康复。
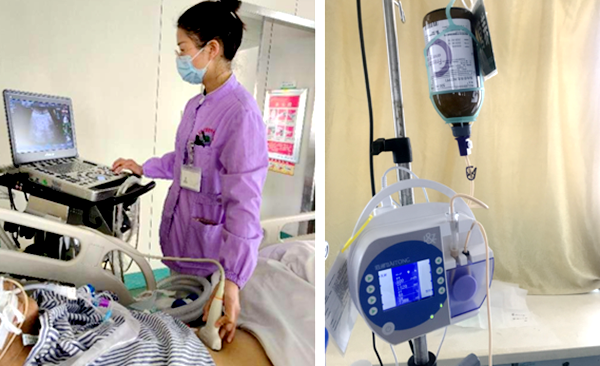
举措一:客观评价喂养情况,把握肠内营养时机
以往的肠内营养喂养流程及评价体系繁琐耗时,主观性大,且护士的依从性差。我们创造性地制定了“超声主导的肠内营养规范化流程”,包括胃功能和肠道功能的综合评估。通过床旁超声来评估胃收缩、舒张情况评估胃功能,为患者制定精准的肠内营养初始速度。定时监测胃残余量成为调节肠内营养喂养过程中速度和浓度调整的关键。通过超声判断小肠管有无扩张、肠壁有无水肿、肠道蠕动是否正常来判断肠功能,指导经鼻肠管喂养肠内营养的速度。
举措二:及时预判和干预,降低非计划中断率
结合超声技术制定规范的肠内营养不耐受预防和处置方法,减少肠内营养并发症的发生。例如,患者发生呕吐时,首先检查鼻饲管是否在位,抬高床头超过45°,并通过超声判断胃残留量,根据不同的量调整肠内营养喂养方案。误吸是肠内营养最严重的并发症之一,我们可以通过超声评估胃内容物的性质和量,评估误吸的风险,针对性地预防误吸的发生。若患者发生便秘,通过超声判断大便淤积的位置和形状,针对性地选择导泻或灌肠方案。
举措三:重视专科化培养,提升超声置管成功率
通过理论培训、超声工作坊及床旁实操等多种教学方式和方法,激发了重症护理人员对超声的学习热情和动手能力,培养了一批具备重症护理超声专长的超声小能手,为超声在肠内营养中的应用奠定了坚实的基础。床旁超声定位帮助我们大大提高鼻肠管置管的成功率,超声引导下的鼻肠管置管不仅快捷有效,而且能够有效降低盲插置管的不良并发症。
经过一系列的改善措施,危重患者肠内营养非计划中断率从10.3%降至2.1%,肠内营养并发症发生率由32.2%降至14.2%,7天目标喂养量达标率由80.1%提升至91.2%,重症护理团队的超声、置管等技术水平得到了极大的提升,并在全院推广这一先进的肠内营养管理方法,通过科学的质量改善工具和先进的专科技术,不断提升患者护理质量,为危重患者的健康保驾护航。


关注微信公众号

互联网医院
0714-3189999(中心医院)6327266(黄金山院区)3062846(普爱院区)
院区地址中心院区:黄石市黄石港区天津路141号黄金山院区:黄石经济开发区 · 铁山区圣明路35号普爱院区:黄石市西塞山区医院街293号
友情链接: 黄石市卫生健康委员会 湖北理工学院 黄石市人民政府 湖北省卫生健康委员会 国家卫生健康委员会
版权所有 黄石市中心医院
鄂卫网审字(2001)0002号
鄂ICP备2021017027号-1
 鄂公网安备 42020202000044号
鄂公网安备 42020202000044号
Copyright 2022-2023 The Central Hospital Of Huangshi. All Rights Reserved